 Una cosa muy común en las historias clínicas son las exploraciones involuntarias, donde normalmente el contorno del estudio de investigación termina convirtiéndose en el camino principal, y el segundo descubrimiento termina siendo el favorito. Shimomura descubrió que los GFP absorben varias de las luces celestiales enviadas por las ecorinas y luego emiten fluorescencia al emitir luz verde. El descubrimiento de GFP permitió una transformación en las ciencias biomédicas. La clonación y la expresión del gen recombinante en otras células diversas, tales como bacterias, hongos y células nerviosas, proporcionaron luz (esencialmente) a lo que no se puede ver.
Una cosa muy común en las historias clínicas son las exploraciones involuntarias, donde normalmente el contorno del estudio de investigación termina convirtiéndose en el camino principal, y el segundo descubrimiento termina siendo el favorito. Shimomura descubrió que los GFP absorben varias de las luces celestiales enviadas por las ecorinas y luego emiten fluorescencia al emitir luz verde. El descubrimiento de GFP permitió una transformación en las ciencias biomédicas. La clonación y la expresión del gen recombinante en otras células diversas, tales como bacterias, hongos y células nerviosas, proporcionaron luz (esencialmente) a lo que no se puede ver.
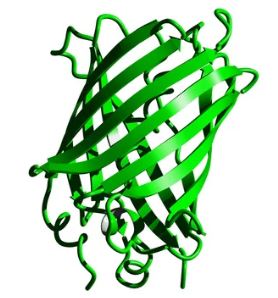
Además, la caracterización de la estructura de proteína saludable de GFP y su cromóforo, el componente responsable de la sombra, hizo posible realizar modificaciones genéticas para la fabricación de otras proteínas fluorescentes como YFP (amarillo), BFP (azul) y también CFP (Cian). A pesar de ser la más preferida, la GFP y sus variantes no son las únicas proteínas fluorescentes adquiridas de seres vivos con amplio uso. El uso de proteínas fluorescentes para marcar marcos móviles y también proteínas es de gran valor para el estudio de investigación en todas las ramas de la biología. Tener una amplia variedad de estos compuestos permite a los científicos crear experimentos para hacer uso de técnicas ópticas sofisticadas. Los altos coeficientes de terminación, los retornos cuánticos y los hogares espeluznantes especiales de las proteínas saludables fluorescentes se han utilizado para imaginar, en tiempo real, los aspectos esenciales del cáncer en animales vivos, incluido el tráfico de células en masa, la invasión, la transición y la angiogénesis. Las proteínas fluorescentes hacen posible la obtención de imágenes de crecimientos en órganos internos de todo el cuerpo. Estas proteínas multicolores permitieron la codificación por tonos de células cancerosas que crecen in vivo con distinción de diferentes tipos de células, que consisten en el huésped tumoral, con resolución unicelular.
Impacto de las proteínas fluorescentes en la ciencia
Usando la innovación de ADN recombinante, es factible poner la genética de proteínas fluorescentes en organismos para ejecutar lo que llamamos identificación. Cuando un gen de proteína fluorescente se fusiona con otro gen de tasa de interés, es factible ejecutar análisis sobre la tasa de expresión de esa genética, dado que ambos se revelarán juntos. Además de poder utilizar estas proteínas fluorescentes para determinar el área de una proteína saludable identificada en el cuerpo, también es posible rastrear su área. A través de la microscopía de fluorescencia, es posible monitorear una proteína saludable, ver el camino que toma en una célula y revisar dinámicamente los procesos móviles utilizando time lapse, una serie de imágenes de un evento específico que se pueden ofrecer en un videoclip de unos pocos segundos/minutos, proporcionando la percepción de una tasa de extracción elevada. Aunque los miembros de la familia de proteínas saludables fluorescentes están ganando fuerza, su alcance de aplicación aún es limitado. El espectro de escape de FPS es amplio y torcido, lo que conduce a una perturbación constante en la formación de imágenes multicanal simultánea. Con la ayuda de la síntesis química, hemos visto la aparición de tintes naturales con una amplia variedad y operación básica. Esto no solo amplió el alcance de la aplicación de imágenes fluorescentes, sino que también ayudó con la fabricación comercial típica, que sentó una base sólida para un crecimiento sofisticado.
 Varios otros métodos de marcaje celular existían actualmente antes de la aplicación de proteínas sanas fluorescentes. Enfoques tales como inmunocitoquímica, radioinmunoensayo e incluso ensayos de luciferasa tenían este objetivo. El maravilloso beneficio de la aplicación de fluorescencia es que estas proteínas saludables no requieren sustratos para enviar luz, simplemente requieren luz. Un beneficio adicional es la oportunidad de imaginar los procesos móviles que mantienen viva la célula. Además, tienen mucha menos complejidad en el trabajo de preparación de ejemplos o toxicidad minimizada en comparación con otras pruebas, como los exámenes radiactivos. Esto no significa que las proteínas fluorescentes hayan cambiado por completo estos métodos, sino que proporcionan un método complementario adicional para estudios de investigación clínica. Tal vez aún no esté claro cómo esto influye directamente en nuestro desarrollo científico, así que tomemos un ejemplo. Algunos animales tienen capacidad regenerativa, es decir, pueden restaurar brazos o piernas perdidos e incluso componentes del cerebro, como ocurre con el ajolote (un anfibio). Al utilizar proteínas saludables fluorescentes como marcadores, es posible reconocer mucho mejor los dispositivos moleculares de rebrote de organismos, colaborando con la innovación de la medicina regenerativa.
Varios otros métodos de marcaje celular existían actualmente antes de la aplicación de proteínas sanas fluorescentes. Enfoques tales como inmunocitoquímica, radioinmunoensayo e incluso ensayos de luciferasa tenían este objetivo. El maravilloso beneficio de la aplicación de fluorescencia es que estas proteínas saludables no requieren sustratos para enviar luz, simplemente requieren luz. Un beneficio adicional es la oportunidad de imaginar los procesos móviles que mantienen viva la célula. Además, tienen mucha menos complejidad en el trabajo de preparación de ejemplos o toxicidad minimizada en comparación con otras pruebas, como los exámenes radiactivos. Esto no significa que las proteínas fluorescentes hayan cambiado por completo estos métodos, sino que proporcionan un método complementario adicional para estudios de investigación clínica. Tal vez aún no esté claro cómo esto influye directamente en nuestro desarrollo científico, así que tomemos un ejemplo. Algunos animales tienen capacidad regenerativa, es decir, pueden restaurar brazos o piernas perdidos e incluso componentes del cerebro, como ocurre con el ajolote (un anfibio). Al utilizar proteínas saludables fluorescentes como marcadores, es posible reconocer mucho mejor los dispositivos moleculares de rebrote de organismos, colaborando con la innovación de la medicina regenerativa.
Cuál es el uso más común de la proteína fluorescente?
 Las proteínas fluorescentes, incluida la GFP, son muy flexibles y también se han utilizado en numerosas áreas de la biología, como la microbiología, la ingeniería genética y la fisiología, por ejemplo. Este tipo de sonda es ubicua y, por lo tanto, también es extremadamente valiosa para examinar la expresión génica en cultivos de células o tejidos, así como en sistemas vivos (animales, plantas, bacterias …). La GFP se ha utilizado con éxito para realizar un seguimiento de, por ejemplo, la expresión a corto plazo (o temporal) de transgenes mediante la sustitución de otras genéticas informadoras, como la beta-glucuronidasa o la elección basada en antibióticos. Debido a que la tarea de GFP se puede realizar un seguimiento in vivo, la expresión de los genes en estudio de investigación se puede verificar gradualmente y el crecimiento del organismo en cuestión.
Las proteínas fluorescentes, incluida la GFP, son muy flexibles y también se han utilizado en numerosas áreas de la biología, como la microbiología, la ingeniería genética y la fisiología, por ejemplo. Este tipo de sonda es ubicua y, por lo tanto, también es extremadamente valiosa para examinar la expresión génica en cultivos de células o tejidos, así como en sistemas vivos (animales, plantas, bacterias …). La GFP se ha utilizado con éxito para realizar un seguimiento de, por ejemplo, la expresión a corto plazo (o temporal) de transgenes mediante la sustitución de otras genéticas informadoras, como la beta-glucuronidasa o la elección basada en antibióticos. Debido a que la tarea de GFP se puede realizar un seguimiento in vivo, la expresión de los genes en estudio de investigación se puede verificar gradualmente y el crecimiento del organismo en cuestión.
Por ejemplo, las proteínas saludables fluorescentes se utilizan generalmente para determinar la ubicación y la dinámica de las proteínas saludables, los orgánulos y otros compartimentos móviles, así como para evaluar la capacidad de expresión de varios especialistas en marketing. Actualmente se ofrece una gran variedad de estrategias para la construcción de proteínas de mezcla basadas en proteínas fluorescentes, así como para aumentar su expresión en animales y plantas. Los vehículos de opción para la introducción de este tipo de genética directamente en microorganismos son plásmidos microbianos, vectores virales, biolística, entre otros. La genética de la mezcla se puede incorporar directamente a los cromosomas del organismo en estudio de investigación. Sin embargo, en estudios de expresión a corto plazo, el ADN introducido no siempre se incorpora al genoma del hospedador, compartiéndose solo momentáneamente. Esta expresión, de corta duración o irreversible, de la genética de la pasión en fusión con GFP, u otro tipo de proteína saludable fluorescente, se puede controlar fácilmente observando la descarga de fluorescencia, haciendo uso de una colección de filtros compatibles con la proteína en cuestión.
